Introducción a la capilaroscopia periungueal
La capilaroscopia periungueal es la técnica morfológica de referencia para estudiar la microcirculación distal in vivo en pacientes con fenómeno de Raynaud y sospecha de enfermedades del tejido conectivo. Bien estandarizada, aporta información diagnóstica y pronóstica relevante [1, 2].
- La ventana periungueal permite ver el asa capilar en sentido longitudinal, algo poco accesible en otras zonas cutáneas [1, 2].
- Su mayor rendimiento clínico está en el fenómeno de Raynaud, la esclerosis sistémica y el espectro esclerodermiforme [1, 2, 3, 4].
- La técnica es segura, no invasiva y relativamente barata, pero su rendimiento depende de estandarización, calidad de imagen y experiencia del observador [1, 2, 6].
- Los hallazgos son especialmente específicos cuando aparece un patrón esclerodermiforme bien definido, aunque únicamente en esclerodermia [1, 5, 11].
- Los sistemas automatizados de inteligencia artificial son prometedores, pero hoy deben considerarse herramientas de apoyo y no sustitutos del lector experto [9, 10].
Ruta de aprendizaje
Empieza aquí si necesitas situar la técnica, su terminología y sus límites. Después te resultará útil revisar microcirculación periungueal, seguir con interpretación semicuantitativa y cuantitativa clásica, y continuar con equipo y dispositivos y adquisición y calidad. Más adelante podrás pasar a semiología e informe y indicaciones y utilidad clínica cuando quieras llevar la técnica a preguntas clínicas concretas.
Definición y alcance
Antes de interpretar una imagen hay que distinguir con precisión qué explora la capilaroscopia, qué no explora y por qué la región periungueal se usa como ventana anatómica estándar.
Qué es exactamente la capilaroscopia
La capilaroscopia periungueal, también llamada videocapilaroscopia periungueal o nailfold capillaroscopy, es la visualización ampliada de la microcirculación distal en la región periungueal. Su objetivo principal es describir la morfología capilar y detectar signos de microangiopatía estructural; no es una prueba hemodinámica global y no debe confundirse con Doppler, termografía u OCT, que responden a preguntas fisiológicas distintas [1, 2].
En estos fundamentos usaremos preferentemente los términos capilar gigante y formas anormales, alineados con revisiones recientes y con el vocabulario simplificado que hoy se usa más en docencia y clasificación. En la literatura clásica y en algunos trabajos todavía verás megacapilar y capilar ramificado o ramificación; en la práctica, suelen referirse a los mismos dominios morfológicos con nomenclatura antigua [1, 2].
| Técnica | Qué aporta | Fortaleza principal | Límite importante |
|---|---|---|---|
| Videocapilaroscopia periungueal | Morfología capilar, densidad, hemorragias, formas anormales | Alta utilidad para Raynaud y esclerosis sistémica | No cuantifica por sí sola el flujo tisular global [1, 2] |
| Dermatoscopia o microscopía digital de bajo coste | Cribado visual inicial | Accesibilidad y rapidez | Menor resolución y menor capacidad para cuantificación fina [1, 2] |
| Termografía, Doppler, láser, OCT | Perfusión y respuesta funcional | Información fisiológica complementaria | No sustituye el análisis morfológico estandarizado [1, 2] |
Por qué la región periungueal es la ventana de elección
En la región periungueal distal el asa capilar discurre casi en paralelo a la superficie cutánea, lo que permite ver el capilar completo en longitud y no solo como un punto. Esa disposición anatómica convierte a la región periungueal en la ventana más útil para estudiar densidad, diámetro y arquitectura del asa capilar [1, 2].
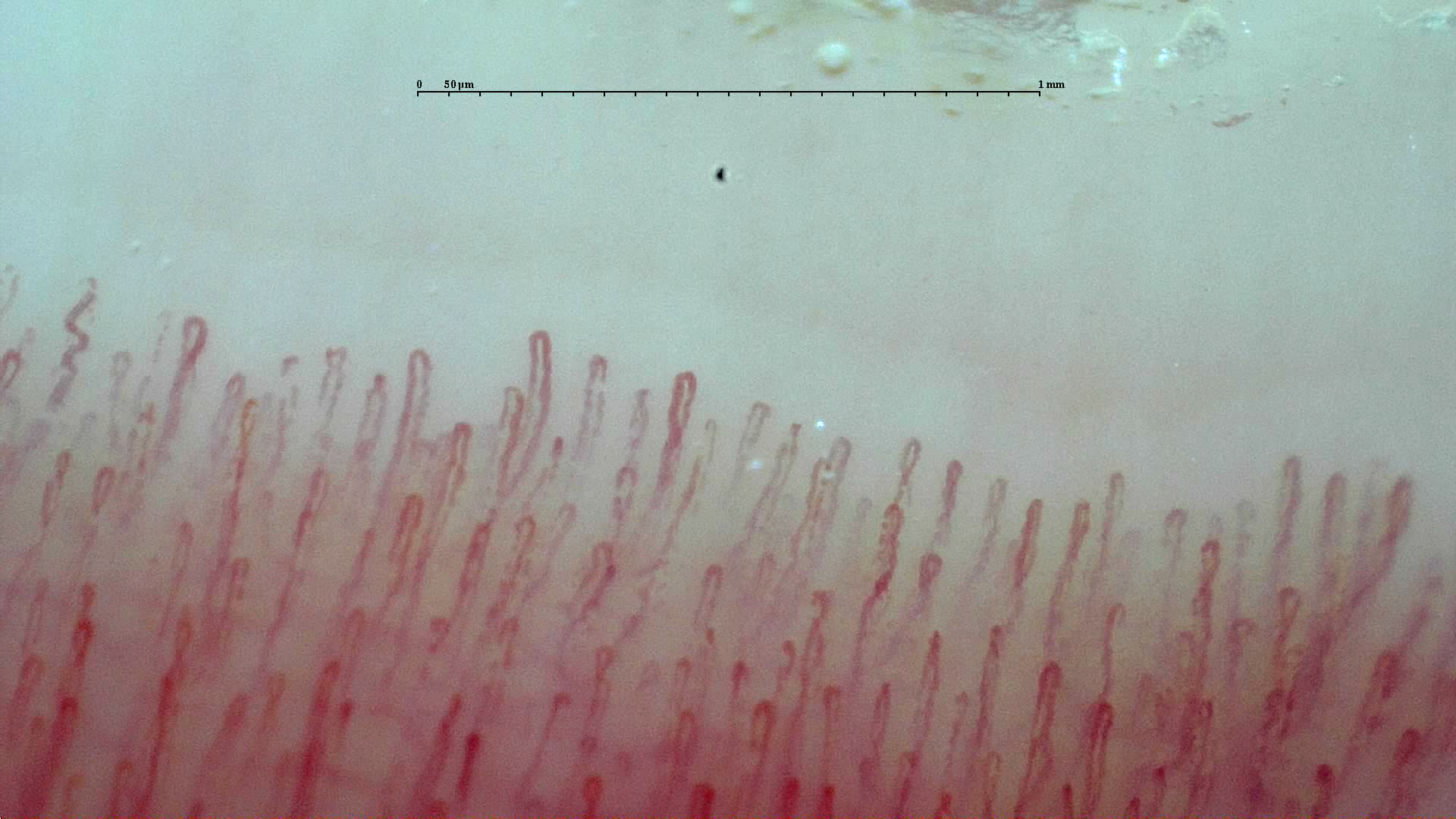
Papel clínico actual
La principal indicación es el estudio del fenómeno de Raynaud. En ese contexto, la capilaroscopia ayuda a identificar microangiopatía estructural compatible con enfermedad del tejido conectivo y se ha incorporado a la clasificación de esclerosis sistémica ACR/EULAR 2013 [1, 3]. En programas de detección precoz como VEDOSS, la combinación de capilaroscopia alterada con autoanticuerpos y clínica temprana permite estratificar el riesgo de progresión [4].
Limitaciones esenciales
- La especificidad es alta para el patrón esclerodermiforme, pero baja para cambios aislados o inespecíficos [1, 5, 11].
- La visibilidad disminuye cuando la imagen es deficiente o cuando influyen fototipo, traumatismo, manicura reciente o presión excesiva del dispositivo [1, 2].
- No existen criterios universales y autosuficientes que permitan separar por sí solos Raynaud primario y secundario en todos los escenarios clínicos [1, 11].
Evidencia sólida: utilidad en Raynaud y esclerosis sistémica. Evidencia moderada: estratificación pronóstica temprana dentro del espectro esclerodermiforme. Evidencia insuficiente: usar la capilaroscopia como prueba aislada para clasificar cualquier acrosíndrome fuera de un contexto clínico bien definido [1, 4, 11].
Historia y estandarización
La técnica pasó de ser una observación microscópica descriptiva a integrarse en algoritmos clínicos porque se volvió más reproducible, más comparable entre centros y más fácil de documentar.
Breve perspectiva histórica
El desarrollo de la capilaroscopia siguió la evolución del microscopio. Lombard describió en 1912 la distribución del lecho capilar periungueal en humanos y Brown y O’Leary publicaron en 1925 una de las primeras descripciones del patrón esclerodérmico cutáneo [12, 13]. La videocapilaroscopia digital moderna consolidó después la cuantificación, el archivo de imágenes y la comparación longitudinal [1, 2].
| Hito | Importancia práctica |
|---|---|
| 1912: Lombard describe el lecho capilar periungueal [12] | Establece la región periungueal como ventana anatómica útil |
| 1925: Brown y O’Leary describen capilares anormales en esclerodermia [13] | Vincula morfología capilar con enfermedad sistémica |
| Décadas posteriores: vídeo, archivo digital y software [1, 2] | Facilita seguimiento, cuantificación y estudios multicéntricos |
| 2013 en adelante: integración en clasificación y diagnóstico precoz [3, 4] | Pasa de herramienta descriptiva a pieza de estratificación clínica |
| 2019: IA aplicada en capilaroscopia [17] | Se inicia el análisis cuantitativo de todo el lecho ungueal permitiendo una mayor objetividad |
De la observación experta a la estandarización
Las revisiones metodológicas más citadas insisten en que la técnica solo es comparable entre centros cuando se estandarizan equipo, dedos examinados, entorno térmico, parámetros a registrar y forma de redactar el informe [1, 2, 8]. En paralelo, el trabajo de Dinsdale mostró que limitar la exploración a menos dedos reduce sensibilidad: frente al estándar de ocho dedos, explorar solo cuatro dedos medios o anulares bajó la sensibilidad a 66,7% y explorar solo ambos anulares a 59,8% [7]. Un estudio multicéntrico de 2026 amplió este mensaje a la cobertura del lecho ungueal: reducir una exploración de 32 imágenes de los ocho dedos no pulgares a menos campos o solo a áreas mediales produjo discrepancias relevantes en la asignación del patrón de esclerosis sistémica [20].
En 2024 se propuso un conjunto de dominios mínimos para el informe capilaroscópico con el objetivo de armonizar la práctica diaria y la investigación. La utilidad de este marco es pragmática: obliga a documentar qué se observó, en cuántos dedos, con qué calidad y con qué lenguaje [8].
Valor predictivo: fuerte cuando hay patrón claro, limitado cuando no lo hay
En la cohorte VEDOSS, el 52,4% de los pacientes con Raynaud y datos muy precoces progresaron a esclerosis sistémica en cinco años; el riesgo fue mucho mayor cuando coexistían anticuerpos específicos, ANA positivos y dedos tumefactos, alcanzando 94,1% en el subgrupo con esa combinación [4]. Ese dato apoya el valor pronóstico de la capilaroscopia dentro de un modelo multimodal, no como marcador aislado.
En sentido contrario, una cohorte prospectiva publicada en 2024 no logró construir puntuaciones capilaroscópicas con capacidad discriminativa suficiente para diferenciar por sí solas Raynaud primario de secundario ni para predecir progresión a esclerosis sistémica. El hallazgo no invalida la técnica, pero sí recuerda que el contexto clínico y serológico sigue siendo imprescindible [11].
Sin embargo, esta evidencia disminuye notablemente en patologías con afectación microvascular distintas de la esclerodermia. Estudios recientes sugieren la presencia de “alteraciones diferentes aunque también específicas” en otras enfermedades como miopatía inflamatoria, sarcoidosis, diabetes mellitus y COVID-19 [14, 15, 16].
Reproducibilidad y automatización
El siguiente paso es entender qué parámetros son más reproducibles y cómo interpretar el auge de la inteligencia artificial sin prometer más de lo que la evidencia sostiene hoy.
Qué funciona mejor entre observadores
La reproducibilidad no es homogénea para todos los hallazgos. En un estudio multicéntrico con 10 expertos y 173 participantes, la fiabilidad interobservador, condicionada a que la imagen fuera evaluable, fue alta para el grado global (ICC 0,78), la densidad capilar (ICC 0,64) y la anchura apical (ICC 0,85); el principal problema fue la evaluabilidad de la imagen y no tanto la medición en sí [6]. Estudios previos también mostraron mejor acuerdo para variables cuantitativas robustas que para rasgos morfológicos más subjetivos, especialmente tortuosidad o formas “bizarras” [6].
| Parámetro | Robustez actual | Comentario práctico |
|---|---|---|
| Densidad capilar | Alta utilidad y buena reproducibilidad si la imagen es evaluable [2, 6] | Suele ser más estable que rasgos puramente cualitativos |
| Capilares gigantes y hemorragias | Buena concordancia cuando la calidad de imagen es adecuada [2, 6] | Muy informativos dentro del patrón esclerodermiforme |
| Tortuosidad, formas cruzadas o bizarras | Menor acuerdo entre lectores [6] | No deberían sobredimensionarse sin otros hallazgos asociados |
Inteligencia artificial y análisis automatizado
La automatización ha pasado de la promesa conceptual a resultados medibles. Un modelo basado en vision transformer entrenado con 17.126 imágenes de registros EUSTAR y VEDOSS alcanzó AUC de 81,8%-84,5% para distintas alteraciones microangiopáticas y AUC de 88,6% para patrón esclerodermiforme en un subconjunto de validación con etiquetas de consenso [9]. En 2025, un estudio de aprendizaje profundo sobre clasificación de imágenes de videocapilaroscopia comunicó exactitud de 90,6%-98,9% y AUC de 99%-100% en un conjunto monocéntrico balanceado [10].
Estos números son alentadores, pero deben contextualizarse: la mayoría de modelos se entrenan con bases de datos curadas, poblaciones seleccionadas y estándares de imagen no siempre reproducibles en la práctica rutinaria. Además, los resultados suelen depender del consenso previo de expertos, que sigue siendo el patrón de verdad de referencia [8, 9, 10].
De forma más robusta, el grupo de trabajo Capillary.io ha realizado varios estudios en los que ha implementado el valor de la IA en la objetivización de la capilaroscopia. Para ello, se realizó un primer estudio de validación interna, reafirmado mediante un segundo estudio publicado que demostró su aplicabilidad en otras cohortes (validez externa). Finalmente, el grupo ha trabajado primero en la objetivización y posteriormente en la automatización del reconocimiento de patrones usando IA [17, 18, 19].
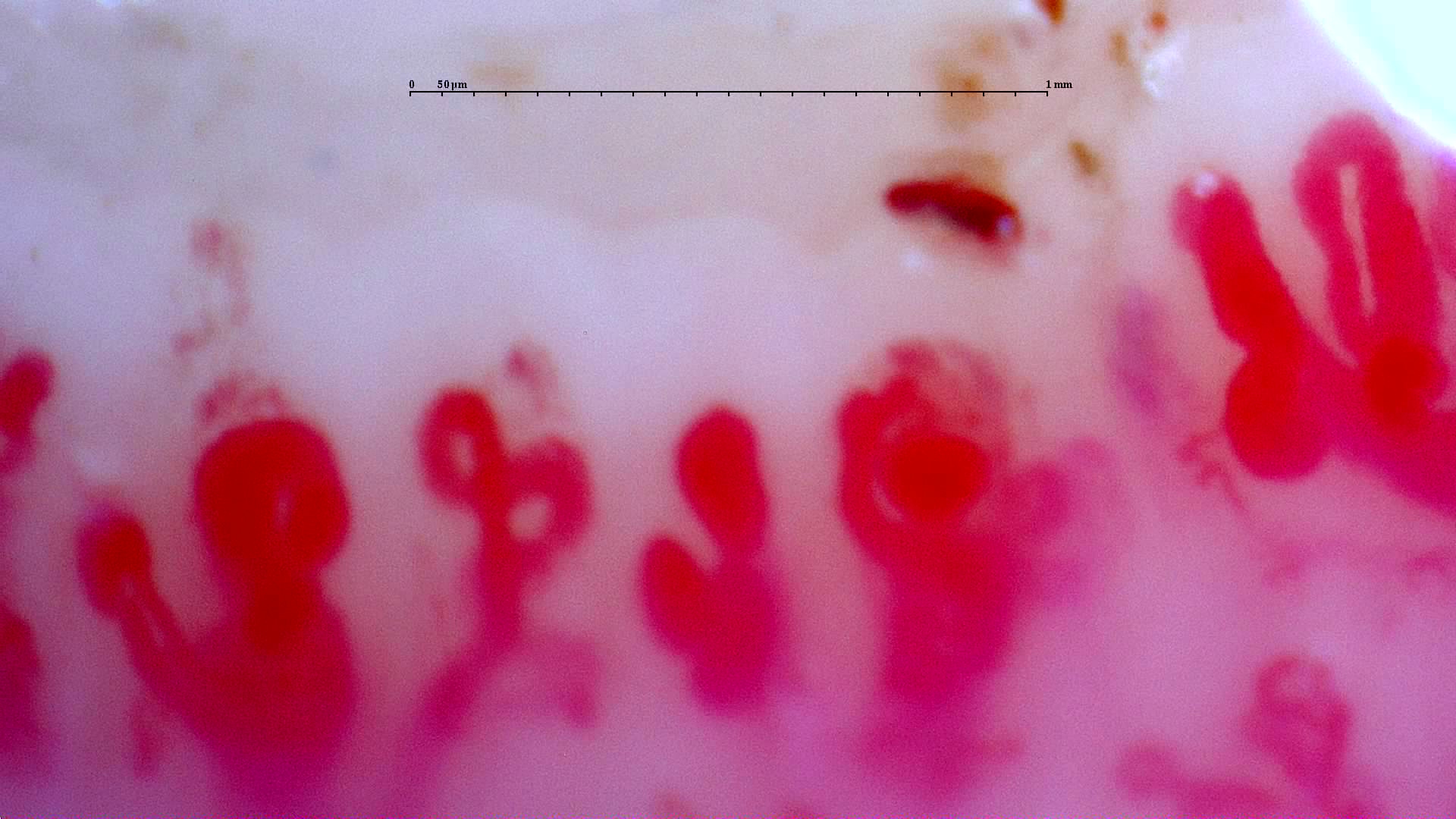
Checklist breve para una introducción rigurosa a la técnica
- Confirmar que el objetivo de la prueba es morfológico y no funcional.
- Indicar claramente si la sospecha clínica principal es Raynaud primario, secundario o espectro esclerodermiforme.
- Explorar idealmente ocho dedos, excluyendo pulgares, con cobertura sistemática de áreas mediales y laterales salvo limitación técnica justificada [2, 7, 20].
- Registrar calidad de imagen y limitar conclusiones cuando la evaluabilidad sea baja [6, 8].
- No interpretar la capilaroscopia fuera del contexto de clínica, autoanticuerpos y evolución [1, 4, 11].
FAQ
¿Capilaroscopia y videocapilaroscopia son lo mismo?
No exactamente. “Capilaroscopia” es el término paraguas; en la práctica clínica actual, la videocapilaroscopia periungueal es la modalidad de mayor resolución y la más usada para documentación y seguimiento [1, 2].
¿La prueba duele o tiene contraindicaciones?
Es una exploración no invasiva y, en condiciones habituales, bien tolerada. Los principales problemas prácticos no son de seguridad sino de calidad de imagen e interpretación [1, 2].
¿Una capilaroscopia normal excluye esclerosis sistémica?
No de forma absoluta. Reduce la probabilidad de microangiopatía esclerodermiforme manifiesta en ese momento, pero no sustituye la valoración clínica ni serológica, especialmente en fases muy precoces [1, 4, 11].
¿Basta con explorar dos o cuatro dedos?
Puede servir como cribado rápido, pero pierde sensibilidad y puede infraclasificar patrones de esclerosis sistémica. La evidencia disponible favorece examinar ocho dedos, con cobertura suficiente del lecho ungueal, salvo limitaciones justificadas [2, 7, 20].
¿Qué hallazgo tiene más peso clínico?
La combinación de capilares gigantes, hemorragias, pérdida de densidad y desorganización arquitectural, es decir, un patrón esclerodermiforme coherente, tiene más peso que una anomalía aislada [1, 3, 5].
¿La IA ya puede reemplazar a un lector experto?
No. Puede acelerar y objetivar tareas concretas, pero la evidencia actual la sitúa como apoyo a la lectura, no como sustituto pleno de la interpretación experta [9, 10].
Glosario
- Capilaroscopia periungueal
- Visualización ampliada de la microcirculación periungueal para describir la morfología capilar.
- Patrón esclerodermiforme
- Conjunto de hallazgos compatibles con microangiopatía de esclerosis sistémica, típicamente con capilares gigantes, hemorragias, pérdida de densidad y neoangiogénesis.
- Capilar gigante
- Capilar homogéneamente dilatado; es el término preferido en muchos textos recientes y corresponde al histórico megacapilar. En videocapilaroscopia suele reservarse para diámetros apicales de 50 μm o más, mientras que dilataciones menores suelen describirse por encima de 20 μm.
- Forma anormal
- Término paraguas para morfologías capilares irregulares. En la literatura clásica a menudo engloba los antiguos capilares ramificados o las llamadas ramificaciones.
- Evaluabilidad
- Grado en que una imagen permite medir o clasificar con fiabilidad un parámetro determinado.
- VEDOSS
- Very Early Diagnosis of Systemic Sclerosis, estrategia orientada a identificar enfermedad esclerodérmica muy precoz.
Referencias
- Smith V, Ickinger C, Hysa E, Snow M, Frech T, Sulli A, et al. Nailfold capillaroscopy. Best Pract Res Clin Rheumatol. 2023;37(1):101849. doi: 10.1016/j.berh.2023.101849. PMID: 37419757.
- Smith V, Herrick AL, Ingegnoli F, Damjanov N, De Angelis R, Denton CP, et al. Standardisation of nailfold capillaroscopy for the assessment of patients with Raynaud's phenomenon and systemic sclerosis. Autoimmun Rev. 2020;19(3):102458. doi: 10.1016/j.autrev.2020.102458. PMID: 31927087.
- van den Hoogen F, Khanna D, Fransen J, Johnson SR, Baron M, Tyndall A, et al. 2013 classification criteria for systemic sclerosis: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis Rheum. 2013;65(11):2737-2747. doi: 10.1002/art.38098. PMID: 24122180.
- Bellando-Randone S, Del Galdo F, Lepri G, Czirják L, Denton CP, Guiducci S, et al. Progression of patients with Raynaud's phenomenon to systemic sclerosis: a five-year analysis of the European Scleroderma Trial and Research group multicentre, longitudinal registry study for Very Early Diagnosis of Systemic Sclerosis (VEDOSS). Lancet Rheumatol. 2021;3(12):e834-e843. doi: 10.1016/S2665-9913(21)00244-7. PMID: 38287630.
- Roberts-Thomson PJ, Patterson KA, Walker JG. Clinical utility of nailfold capillaroscopy. Intern Med J. 2023;53(5):671-679. doi: 10.1111/imj.15966. PMID: 36353844.
- Dinsdale G, Moore T, O'Leary N, Tresadern P, Berks M, Roberts C, et al. Intra- and inter-observer reliability of nailfold videocapillaroscopy: a possible outcome measure for systemic sclerosis-related microangiopathy. Microvasc Res. 2017;112:1-6. doi: 10.1016/j.mvr.2017.02.001. PMID: 28163035.
- Dinsdale G, Roberts C, Moore T, Manning J, Berks M, Allen J, et al. Nailfold capillaroscopy: how many fingers should be examined to detect abnormality? Rheumatology (Oxford). 2019;58(2):284-288. doi: 10.1093/rheumatology/key293. PMID: 30247696.
- El Miedany Y, Ismail S, Wadie M, Müller-Ladner U, Giacomelli R, Liakouli V, et al. Development of a core domain set for nailfold capillaroscopy reporting. Reumatol Clin (Engl Ed). 2024;20(7):345-352. doi: 10.1016/j.reumae.2024.07.003. PMID: 39160005.
- Garaiman A, Nooralahzadeh F, Mihai C, Perez Gonzalez N, Gkikopoulos N, Becker MO, et al. Vision transformer assisting rheumatologists in screening for capillaroscopy changes in systemic sclerosis: an artificial intelligence model. Rheumatology (Oxford). 2023;62(7):2492-2500. doi: 10.1093/rheumatology/keac541. PMID: 36347487.
- Yayla ME, Aydın A, Kılıçaslan M, Kalkan M, Güzel MS, Shikhaliyeva A, et al. Deep learning performance in analyzing nailfold videocapillaroscopy images in systemic sclerosis. Diagnostics (Basel). 2025;15(22):2912. doi: 10.3390/diagnostics15222912. PMID: 41300936.
- Amaral MC, Paula FS, Caetano J, Ames PR, Alves JD. Re-evaluation of nailfold capillaroscopy in discriminating primary from secondary Raynaud's phenomenon and in predicting systemic sclerosis: a randomised observational prospective cohort study. Expert Rev Clin Immunol. 2024;20(6):665-672. doi: 10.1080/1744666X.2024.2313642. PMID: 38465507.
- Lombard WP. The blood pressure in the arterioles, capillaries and small veins of the human skin. Am J Physiol. 1912;29:335-362.
- Brown GE, O'Leary PA. Skin capillaries in scleroderma. Arch Intern Med (Chic). 1925;36(1):73-88. doi: 10.1001/archinte.1925.00120130076008.
- Mondini L, Confalonieri P, Pozzan R, Ruggero L, Trotta L, Lerda S, Hughes M, Bellan M, Confalonieri M, Ruaro B, Salton F, Tavano S. Microvascular Alteration in COVID-19 Documented by Nailfold Capillaroscopy. Diagnostics (Basel). 2023;13(11):1905. doi: 10.3390/diagnostics13111905. PMID: 37296759.
- Chianese M, Screm G, Confalonieri P, Salton F, Trotta L, Da Re B, Romallo A, Galantino A, D'Oria M, Hughes M, Bandini G, Confalonieri M, Baratella E, Mondini L, Ruaro B. Nailfold Video-Capillaroscopy in Sarcoidosis: New Perspectives and Challenges. Tomography. 2024;10(10):1547-1563. doi: 10.3390/tomography10100114. PMID: 39453031.
- Shah R, Petch J, Nelson W, Roth K, Noseworthy MD, Ghassemi M, Gerstein HC. Nailfold capillaroscopy and deep learning in diabetes. J Diabetes. 2023;15(2):145-151. doi: 10.1111/1753-0407.13354. PMID: 36641812.
- Gracia Tello B, Ramos Ibañez E, Fanlo Mateo P, Sáez Cómet L, Martínez Robles E, Ríos Blanco JJ, Marí Alfonso B, Espinosa Garriga G, Todolí Parra J, Ortego Centeno N, Callejas Rubio JL, Freire Dapena M, Marín Ballvé A, Selva-O'Callaghan A, Guillén Del Castillo A, Simeón Aznar CP, Fonollosa Pla V. The challenge of comprehensive nailfold videocapillaroscopy practice: a further contribution. Clin Exp Rheumatol. 2022;40(10):1926-1932. doi: 10.55563/clinexprheumatol/6usce8. PMID: 34936544.
- Gracia Tello BDC, Sáez Comet L, Lledó G, Freire Dapena M, Mesa MA, Martín-Cascón M, Guillén Del Castillo A, Martínez Robles E, Simeón-Aznar CP, Todolí Parra JA, Varela DC, Maldonado Vélez G, Marín Ballvé A, Aramburu Llorente J, Pérez Abad L, Ramos Ibáñez E. Capi-score: a quantitative algorithm for identifying disease patterns in nailfold videocapillaroscopy. Rheumatology (Oxford). 2024;63(12):3315-3321. doi: 10.1093/rheumatology/keae197. PMID: 38530791.
- Lledó-Ibáñez GM, Sáez Comet L, Freire Dapena M, Mesa Navas M, Martín Cascón M, Guillén Del Castillo A, Simeon CP, Martinez Robles E, Todolí Parra J, Varela DC, Maldonado G, Marín A, Pérez Abad L, Aramburu J, Vela L, Ramos Ibáñez E, Del Carmelo Gracia Tello B. CAPI-Detect: machine learning in capillaroscopy reveals new variables influencing diagnosis. Rheumatology (Oxford). 2025;64(6):3667-3675. doi: 10.1093/rheumatology/keaf073. PMID: 39918978.
- Guillén del Castillo A, Lledó-Ibáñez GM, Sáez Comet L, Freire Dapena M, Mesa Navas M, Martín Cascón M, et al. Value of nailfold capillaroscopy in the classification of the systemic sclerosis pattern. Med Clin (Barc). 2026;166:107426. doi: 10.1016/j.medcli.2026.107426. PMID: 42013567.